Fugue.
22 septembre, 2013
Madame la ministre, Marisol chérie, Ma Marisol, Poulette
(Vous permettez que je vous appelle Poulette, Madame la ministre ? Entre femmes françaises influentes selon adopteunmec.com, on est un peu comme unies au sein d’une belle et grande famille, non ? On se tape les côtes avec le coude, pas vrai ? Je vous ressers un peu de gigot d’agneau, Marisol belle ?)
J’ai mis longtemps à me décider à vous écrire, Marisol sacrée.
D’abord parce que vous écoutez pas ce qu’on vous dit.
Causer aux politiques, jme disais, c’est à peu près aussi utile que d’être une femme française influente selon adopteunmec.com, et je doutais fort que ça puisse être aussi rigolo.
Je pesais les pour et les contre, j’atermoiemais, je cherchais des pistes.
Et ce qui m’a décidée, finalement, c’est que pendant que je réfléchissais à tout ça hier soir, l’esprit occupé et mes doigts caressant machinalement le niveau 165 de Candy Crush, comme tous les putains de jours depuis plus d’un putain de mois, le miracle tant attendu a eu lieu. Sugar crush, Madame la ministre.
Je me suis dit que c’était un signe.
Du coup, je vais vous raconter quand j’ai décidé de devenir médecin généraliste.
Il faut commencer par vous dire qu’à la fac, je me révoltais intérieurement quand les profs invoquaient l’ombre froide de la honte suprême, la menace ultime, le châtiment :
« Vous finirez médecin généraliste dans la Creuse ».
« Mais putain, je me disais. Pourquoi ils s’acharnent comme ça ? C’est pas bientôt fini ce racisme primaire ? C’est vrai, à la fin, en quoi c’est moins bien que le reste, la Creuse ? C’est un département comme un autre, merde.»
Ouais. J’étais pas plus maligne que tout le monde, hein. Je n’avais aucune carte pour l’être.
Ce n’était même pas une opinion réfléchie, pesée. Je n’aurais sans doute pas été capable de l’argumenter bien loin si on m’avait demandé de le faire, c’était juste une certitude évidente, qui ne se questionne pas plus que l’herbe qui est verte ou que Michel Leeb qu’est pas drôle. Médecin généraliste, c’est la honte. C’est comme ça depuis que le monde tourne*.
Je ne savais pas encore ce que je voulais faire, mais le spectre était déjà amputé.
Et puis au fur et à mesure de mes stages, des critères se sont précisés.
En obstétrique, je me suis dit que quand même, voir des gens pas malades de temps en temps, c’était une sacrée bouffée d’oxygène. Je ne me voyais pas réussir à tenir toute une vie avec que des malades super malades, à n’être que dans la mort et dans la souffrance et dans le noir tout le temps. Pour la cancéro, ou la gériatrie, ou les soins palliatifs, il fallait des épaules plus larges que les miennes. J’avais besoin d’être un peu dans la vie, de temps en temps, dans les bonnes nouvelles, les chamallows et le cycle éternel qu’un enfant béni rend immortel.
Aux urgences, j’ai adoré l’ambiance et le travail en équipe. J’ai adoré être la première personne à essayer de trouver le truc qui cloche, à remonter d’un symptôme vers d’autres puis vers un diagnostic, à reconstituer une histoire.
J’adorais passer d’une entorse de cheville à une douleur abdo à un trauma crânien, j’adorais rencontrer plein de gens différents, j’adorais être leur premier contact avec l’hôpital et un peu « leur » médecin pour un temps. Celle à qui on demande des nouvelles.
Et puis quand même, j’ai réalisé deux choses. D’abord, que se planquer dans les chiottes pour esquiver les cas les plus graves ( j’ai jamais pigé les mecs de Grey’s Anatomy qui se battent comme des lions à jeun depuis deux jours pour s’occuper du pire, ça m’a toujours dépassée ) et être paralysée du corps et de l’esprit par les surplus d’adrénaline allait sans doute être un obstacle mineur à une brillante carrière d’urgentiste.
Ensuite, que c’était quand même un peu frustrant de ne pas savoir les suites. De poser un beau diagnostic sans savoir s’il allait être confirmé. De découvrir des tranches de gens et de vie, d’essayer de dépatouiller des situations et de ne jamais savoir si ce qu’on avait fait ou dit ce jour-là avait changé un peu les choses, et dans quel sens. De ne jamais avoir su si elle avait finalement porté plainte ou s’il avait réussi à arrêter de boire.
En orthopédie, j’ai réalisé que le travail en équipe, d’accord, mais que la hiérarchie hospitalière dans toute sa clicheur (clicheur, de cliché. J’aurais pu dire stéréotypie mais ça sonnait moins bien), non.
Que ça me pesait trop de travailler dans un endroit où la pire chose qui puisse arriver soit qu’un externe adresse la parole à un PH.
Que j’en avais marre qu’on me demande à longueur de journée si le piercing sur la langue, c’était pour <insérez ici un mime de fellation> et que ça paraisse une excellente blague très drôle à tout le monde.
Qu’il faudrait avoir la chance plus tard de tomber dans le bon service, où le respect ne s’acquiert pas qu’avec la blancheur de la blouse ou le port du pénis. Je savais qu’il en existait. (Ou alors devenir la grande chefe et imposer moi-même les règles, mais sur ce point je manquais d’ambition. Et puis ça aurait fait dans trop longtemps.)
En gastro, j’ai découvert que j’aimais bien expliquer les trucs.
Que quand un patient me retenait par la manche à la fin du tour en me disant « Pardon, mais il a dit une rectocolitémoquoi ? », ça me plaisait de m’asseoir au bord du lit et d’expliquer le peu que j’en avais compris. Parce que moi aussi, trois semaines avant, je m’étais dit « Une rectocolitémoquoi ? » et que moi non plus je n’avais pas osé poser la question au chef.
J’ai découvert que finalement je m’ennuyais un peu au bloc.
En réa, j’ai appris à placer judicieusement la trouyoteuse pour qu’elle ne troue ni le début de la ligne du sodium ni celle des bicarbonates (une compétence dont je me réjouis encore aujourd’hui).
En radio, j’ai découvert que je ne voulais pas faire radio.
À ce stade du récit, on pourrait croire que bon, j’étais pas loin de mettre le doigt dessus, quand même.
La fille, elle veut faire un truc de premier recours, où on voit des pathologies différentes et des gens différents, des trucs des fois un peu graves et des fois pas, où on passe du temps à expliquer des machins et où on a un suivi au long cours et des nouvelles des patients, si possible sans être trop étouffée par le système hiérarchique.
Hey bin oui, bin non. Toujours pas généraliste.
Une certitude ancrée est ancrée. On m’avait moulée comme ça.
On m’avait moulée à trouver inéluctables les blagues misogynes (la seule révolte que j’avais eue avait été de finir par l’enlever, mon piercing sur la langue), à n’envisager que l’hôpital comme lieu d’excellence (je me gaussais avec tout le monde des courriers des libéraux qui avaient fait n’importe quoi avant de finir par envoyer enfin leur patient dans un endroit décent) et à penser que bien sûr, un médecin généraliste ça soignait (mal) des rhumes et des gastros.
C’est ça que la fac m’a appris, Madame la ministre.
Et, si j’en crois la lecture de mes confrères ici ou là (ou là ou là ou là ou là ou là ou là ou là ou là ou là ou là ou là), ma fac ne faisait pas figure d’exception.
(ou alors on était tous dans la même fac et on le sait pas, allez savoir.)
(d’ailleurs c’est quand même rigolo cette obsession pour la Creuse. Pourquoi pas à Berck ou dans l’Oise ? Mystère. Ça doit faire partie des traditions séculaires et des phrases qu’on se transmet de génération en génération…)
Et je cherchais désespérément la spécialité qui cumulerait tout ce que j’attendais.
Et puis j’ai découvert enfin ce que c’était qu’un médecin généraliste.
Une seule rencontre du bon bonhomme, et paf. Révélation, illumination, séisme.
Pas à la fac, et pas dans mes stages. J’ai découvert ça sur internet.
C’est internet qui m’a appris la vraie vie, Marisol jolie, est-ce que ce n’est pas délicieusement ironique ?
Est-ce qu’il ne faudrait pas essayer de faire un peu en sorte que ce genre de miracle n’arrive pas que par miracle ? Essayer de favoriser les rencontres et la découverte de l’au-delà-des-murs-de-l’hôpital ?
Essayer d’ouvrir les esprits, de dégager les horizons ? Essayer d’apprendre la complémentarité de nos métiers au lieu de la compétition ?
Comment peut-on s’étonner que les cabinets se vident alors qu’on dépense toute cette énergie à imprégner les médecins de l’idée que l’hôpital est leur seul foyer et qu’en partir, c’est fuguer ?
Qu’on se comprenne bien, Marisol adorée.
Je ne veux pas être privée d’hôpital, il est précieux. Il fonctionne parfois de travers et il y a des choses à améliorer, mais je veux l’hôpital.
Je ne veux pas être privée de mes confrères spécialistes, qui me sont indispensables.
Mais je ne veux pas non plus que nous soyons #PrivésDeMG.
Alors je vous dis à demain matin, Madame la ministre.
Avec tous mes égarements,
Jaddo.
* ♪♫ C’est comme ça depuis que le monde tourne, y a rien à faire pour y changer, c’est comme ça depuis que le monde tourne, y vaut mieux pas y toucher. ♫
Comme à la télé (oui, encore).
28 août, 2013
Réalisant l’écrasante vacuité de construire des châteaux pour avoir des bonus pour construire un restaurant pour débloquer des niveaux pour construire une maison pour gagner de quoi élever des dragons pour faciliter la progression dans un Candy-Crush-like histoire de patienter entre deux régénérations de vie dans Candy Crush, je me suis dit que j’allais essayer de faire quelque chose d’un peu productif.
Comme vous raconter mon premier stage d’externe.
Plus précisément, le début et la fin de mon premier stage d’externe.
C’est-à-dire un peu moins le début et un peu moins la fin de mon premier stage d’externe que là, où j’ai vraiment raconté le tout début et la toute fin de mon premier stage d’externe. (Prenez le temps de lire, pardon, mais c’est important pour la suite.)
Service des urgences, donc.
Ça doit être ma quatrième ou cinquième garde dans le service, c’est-à-dire la quatrième ou cinquième garde de ma vie. On est entre chien et loup, mais plutôt côté très très loup. C’était surtout histoire d’utiliser « entre chien et loup » parce que c’est joli.
Je suis en train de remonter le couloir des urgences, probablement pour aller sauver une vie, et je croise je ne sais plus qui. Un chef, ou un interne, ou peut-être un infirmier. En tout cas un supérieur hiérarchique. (Quand tu es à la cinquième garde de ta vie, qui que tu croises EST un supérieur hiérarchique.) Qui m’alpague.
– Hey ! Tu sais t’habiller ? demande-t-il/elle supérieurement.
– Heu… Oui ? (Le point d’interrogation figure la timidité du oui.)
(« S’habiller », dans la bouche d’un supérieur hiérarchique à l’hôpital, c’est pas « enfiler vaguement un pantalon et un t-shirt le matin ». Ça, ils savent a priori que je sais faire, et je ne saurais pas que ça changerait encore pas grand-chose. « S’habiller », c’est « s’habiller en tenue stérile pour aller aider un chirurgien à chirurgier, en tenant des écarteurs ou une jambe ou les deux. »
C’est-à-dire se laver les mains dans le respect des règles de l’art et du temps imparti (dix minutes au moins), mettre une casaque stérile sans rien toucher avec ses mains sauf l’intérieur du champ stérile qui contient la casaque stérile puis l’intérieur de la casaque stérile elle-même, tournicoter sur soi-même pour fermer la casaque stérile, mettre des gants stériles sans rien toucher d’autre que l’intérieur des gants stériles et enfin ne jamais se gratter le nez. Ce qui a l’air idiot comme ça, mais qui se révèle à peu près aussi compliqué à faire que la phrase pour l’expliquer est longue et pénible à lire. C’est un des trucs qu’on apprend en premier quand on fait un stage de chirurgie, et qui nous est généralement expliqué par une infirmière de bloc de mauvaise humeur.
C’est une bête histoire de + et de – (le non stérile touche le non stérile, le stérile touche le stérile), mais ça devient assez systématiquement la toute première raison d’angoisse et de sueurs froides des médecins en devenir. Faire une faute d’asepsie, c’est la honte. Ça vous marque au fer rouge pour les siècles des siècles, alors que vous savez pertinemment que vous en ferez une tôt ou tard. Tout le monde en fait une tôt ou tard (ou tôt et tard au demeurant.))
Moi, il se trouve que coup de bol, je SAIS.
Parce que j’ai eu un stage de post-P1 en orthopédie tout à fait génial que je vous raconterai à l’occasion.
Je sais même faire des nœuds de chirurgien avec les fermetures de mes sacs-poubelles, c’est dire si j’ai de l’avance sur le cursus.
Bref, je sais m’habiller.
– Très bien ! me supérieure-t-on, le chef a besoin de toi pour une appendicectomie. Le bloc, c’est au fond du couloir après la salle de plâtres à gauche, ensuite droite droite, vers la radio mais gauche avant et tout droit.
Ok.
Ok ok ok, le chef a besoin de moi pour une appendicectomie. Très bien très bien. Je vais assurer. Ça me connaît, les appendicites. Je suis la reine de l’appendicite, tout va se passer comme sur des roulettes. J’en ai diagnostiqué une le mois dernier, c’est dire si moi et l’appendicite are interfacing.
Je vais au bloc, et je n’ai pas le souvenir de m’être perdue, ce qui prouve probablement que la mémoire est une chose faillible.
Quand j’arrive, le chef, un grand costaud géant avec une énorme barbe rousse (on sait qu’elle est énorme quand elle dépasse du masque) est déjà en train de se laver les mains.
Je demande en bafouillant à peine si c’est bien ici qu’on a besoin de moi pour une appendicite, je dis bonsoir monsieur, et je commence à me laver les mains en priant tous les dieux que je connais (autant dire pas lourd) pour que le chef ne s’attarde pas trop sur la bave orangée dégoulinante qui me sert de vaporeuse mousse dorée.
– T’as déjà fait une appendicite ? qu’il me demande en vaporeusant à qui mieux mieux.
– Heu, non. (réponds-je)
– Bon, tu vas voir, c’est pas compliqué, je vais te laisser faire. C’est vraiment tout simple. Tu commences par faire une incision sur la ligne de mac burney, de deux centimètres environ…
Là, assez bizarrement avec le recul, je n’ai pas paniqué.
Enfin, c’est-à-dire que j’ai paniqué normalement. J’ai paniqué comme avant de me laver les mains ou de faire un plâtre ou de rentrer dans la chambre d’un patient.
Le mec avait une voix tellement posée, il avait dit avec tellement de certitude inébranlable que c’était pas compliqué et que je pouvais le faire que je me suis dit un mélange de « Oh sainte marie mère de dieu », de « Oh, bon, ok, je vais faire une appendicectomie », et de « Je crois voir un peu de mousse vers mon auriculaire droit, hourra ! ».
C’est-à-dire que dans un monde où mettre des gants stériles est une épreuve initiatique redoutable, on finit par ne plus saisir vraiment les nuances.
Les mots me parvenaient d’à moitié loin (blabla péritoine, blabla fascia, blabla dans le sens des fibres) quand un grand type maigre est rentré dans la pièce.
– Pardon, il a dit, je viens pour l’appendicite, je suis en retard mais j’ai été retenu par une urgence.
Le grand costaud roux a tourné lentement sa tête majestueuse vers l’intrus, puis a dit : « Mais, vous êtes qui ? »
« Bin je suis l’interne », a dit l’interne.
Le chef a dit : « L’interne ?? »
Ma tête a dit : « Aaaaaaaaaah ! »
Le chef s’est tourné vers moi. Il a dit : « Mais alors VOUS, vous êtes qui ? »
Ma tête a dit un mélange de « Mais voilààààààààà ! », de « Merci jésus oh merci merci mon dieu » et de (très très lointainement, à peine audiblement) « Oh, zut ».
Ma bouche a dit « Bin, heu, l’externe… »
Le chef a mugi : « L’EXTERNE ??! »
Ma tête a dit : « C’en est fini de moi, tant pis, je ferai dresseuse d’ours finalement, c’est bien aussi dresseuse d’ours. »
Ma bouche a dit « Heu, oui. »
Et puis contre toute attente, il s’est mis à rire tonitrualement. D’un rire de gorge intarissable parfaitement assorti à son énorme barbe rousse.
Il a dit que j’étais géniale, qu’il avait jamais vu ça, une externe prête à faire une appendicectomie sans broncher, que j’avais un sacré cran et que c’était génial.
Je n’ai strictement aucun souvenir de l’intervention ou de quoi que ce soit qui ait pu suivre après.
Je recroisé Barberousse fugacement quelques fois.
Il n’a jamais été mon chef, mais on a partagé quelques fois les mêmes gardes. De loin. Jamais un patient en commun. Je n’ai jamais su son nom, par exemple.
Et puis mon stage s’est passé.
Plutôt bien.
J’étais appliquée (un peu besogneuse), impliquée (un peu hystérique), présente (un peu pot de colle), mais en restant discrète (un peu morte de trouille).
J’ai adoré ce stage, et je n’en ai pas perdu une miette.
Sont arrivés le dernier jour (ou l’avant dernier, ou tout comme), l’évaluation, la note et les adieux.
J’ai récupéré mon dossier un peu tremblante, pour découvrir que j’avais eu une note moyenne, pas vraiment médiocre mais vraiment pas bonne. Une note entre chien et loup.
J’ai été un peu déçue quand même d’avoir strictement la même que collègue-qui-arrivait-toujours-en-retard-et-disparaissait-toujours-une-heure-plus-tôt et que pétasse-qui-avait-annulé-six-gardes-à-la-dernière-minute-pour-des-prétextes-fallacieux.
Et puis j’ai recroisé Barberousse cette matinée-là.
Il m’a demandé : « Au fait, c’est quoi ton nom ? »
– Jaddo Jaddo, j’ai dit.
– Jaddo ?! Mais c’est moi qui ai fait ton évaluation ! Zut, si j’avais su que c’était toi, je t’aurais mis une meilleure note.
Donc, j’avais eu une note injuste par un type qui n’avait strictement aucune idée de qui j’étais, et qui m’aurait notée plus justement mais pour une raison encore plus injuste s’il l’avait su.
C’est une chance que personne, nulle part, n’en ai jamais eu quoi que ce soit à branler des notes des externes à l’hôpital.
Et puis, pour être tout à fait honnête, le Barberousse d’ici et le grand black de là-bas, en vrai c’est la même personne. (Imaginez-le maintenant comme bon vous semble.)
C’était aussi pour lui dire : « Hey, j’ai arrêté de fumer. »
Ils n’ont qu’un seul point faible, et c’est d’être (in)habités.
3 septembre, 2012
Vous ne m’entendrez pas souvent causer de politique, de démographie médicale et d’organisation du système de soins.
Je l’ai souvent dit : je n’ai pas d’idées à grande échelle, je n’ai pas de point de vue d’ensemble, je me contente de raconter les petites histoires de mon petit nombril.
Et puis quand même, un des intérêts de tout ça, de ce blog, de venir ici causer de mon métier, c’est que ça ouvre à des rencontres. Avec des gens qui vivent mon métier comme je le vis, qui le voient comme je le vois, qui veulent le faire comme je veux le faire, et qui ont parfois les idées plus larges.
On me tire par la couette, on me fait relever le menton.
Trois degrés de plus en haut, cinq degrés de plus à gauche, un nouveau filtre, un zoom sur un détail que je ne voyais plus, un plan large sur un paysage que je ne voyais pas, on met en commun, on garde les valeurs centrales, et ça fait des idées.
Qui ne causent même pas de mon nombril, ces égoïstes.
Médecine générale 2.0
Les propositions des médecins généralistes blogueurs
pour faire renaître la médecine générale
Comment sauver la médecine générale en France et assurer des soins primaires de qualité répartis sur le territoire ? Chacun semble avoir un avis sur ce sujet, d’autant plus tranché qu’il est éloigné des réalités du terrain.
Nous, médecins généralistes blogueurs, acteurs d’un « monde de la santé 2.0 », nous nous reconnaissons mal dans les positions émanant des diverses structures officielles qui, bien souvent, se contentent de défendre leur pré carré et s’arc-boutent sur les ordres établis.
À l’heure où les discussions concernant l’avenir de la médecine générale font la une des médias, nous avons souhaité prendre position et constituer une force de proposition.
Conscients des enjeux et des impératifs qui sont devant nous, héritages d’erreurs passées, nous ne souhaitons pas nous dérober à nos responsabilités. Pas plus que nous ne souhaitons laisser le monopole de la parole à d’autres.
Notre ambition est de délivrer à nos patients des soins primaires de qualité, dans le respect de l’éthique qui doit guider notre exercice, et au meilleur coût pour les budgets sociaux. Nous souhaitons faire du bon travail, continuer à aimer notre métier, et surtout le faire aimer aux générations futures de médecins pour lui permettre de perdurer.
Nous pensons que c’est possible.
Sortir du modèle centré sur l’hôpital
La réforme de 1958 a lancé l’hôpital universitaire moderne. C’était une bonne chose qui a permis à la médecine française d’atteindre l’excellence, reconnue internationalement.
Pour autant, l’exercice libéral s’est trouvé marginalisé, privé d’enseignants, coupé des étudiants en médecine. En 50 ans, l’idée que l’hôpital doit être le lieu quasi unique de l’enseignement médical s’est ancrée dans les esprits. Les universitaires en poste actuellement n’ont pas connu d’autre environnement.
L’exercice hospitalier et salarié est ainsi devenu une norme, un modèle unique pour les étudiants en médecine, conduisant les nouvelles promotions de diplômés à délaisser de plus en plus un exercice libéral qu’ils n’ont jamais rencontré pendant leurs études.
C’est une profonde anomalie qui explique en grande partie nos difficultés actuelles.
Cet hospitalo-centrisme a eu d’autres conséquences dramatiques :
– Les médecins généralistes (MG) n’étant pas présents à l’hôpital n’ont eu accès que tout récemment et très partiellement à la formation des étudiants destinés à leur succéder.
– Les budgets universitaires dédiés à la MG sont ridicules en regard des effectifs à former.
– Lors des négociations conventionnelles successives depuis 1989, les spécialistes formés à l’hôpital ont obtenu l’accès exclusif aux dépassements d’honoraires créés en 1980, au détriment des généralistes contraints de se contenter d’honoraires conventionnels bloqués.
Pour casser cette dynamique mortifère pour la médecine générale, il nous semble nécessaire de réformer profondément la formation initiale des étudiants en médecine.
Cette réforme aura un double effet :
– Rendre ses lettres de noblesse à la médecine « de ville » et attirer les étudiants vers ce mode d’exercice.
– Apporter des effectifs importants de médecins immédiatement opérationnels dans les zones sous-médicalisées.
Il n’est pas question dans ces propositions de mesures coercitives aussi injustes qu’inapplicables contraignant de jeunes médecins à s’installer dans des secteurs déterminés par une tutelle sanitaire.
Nous faisons l’analyse que toute mesure visant à obliger les jeunes MG à s’installer en zone déficitaire aurait un effet majeur de repoussoir. Elle ne ferait qu’accentuer la désaffection pour la médecine générale, poussant les jeunes générations vers des offres salariées (nombreuses), voire vers un exercice à l’étranger.
C’est au contraire une véritable réflexion sur l’avenir de notre système de santé solidaire que nous souhaitons mener. Il s’agit d’un rattrapage accéléré d’erreurs considérables commises avec la complicité passive de confrères plus âgés, dont certains voudraient désormais en faire payer le prix aux jeunes générations.
Idées-forces
Les idées qui sous-tendent notre proposition sont résumées ci-dessous, elles seront détaillées ensuite.
Elles sont applicables rapidement.
1) Construction par les collectivités locales ou les ARS de 1000 maisons de santé pluridisciplinaires qui deviennent aussi des maisons médicales de garde pour la permanence des soins, en étroite collaboration avec les professionnels de santé locaux.
2) Décentralisation universitaire qui rééquilibre la ville par rapport à l’hôpital : les MSP se voient attribuer un statut universitaire et hébergent des externes, des internes et des chefs de clinique. Elles deviennent des MUSt : Maisons Universitaires de Santé qui constituent l’équivalent du CHU pour la médecine de ville.
3) Attractivité de ces MUSt pour les médecins seniors qui acceptent de s’y installer et d’y enseigner : statut d’enseignant universitaire avec rémunération spécifique fondée sur une part salariée majoritaire et une part proportionnelle à l’activité.
4) Création d’un nouveau métier de la santé : « Agent de gestion et d’interfaçage de MUSt » (AGI). Ces agents polyvalents assurent la gestion de la MUSt, les rapports avec les ARS et l’Université, la facturation des actes et les tiers payants. De façon générale, les AGI gèrent toute l’activité administrative liée à la MUSt et à son activité de soin. Ce métier est distinct de celui de la secrétaire médicale de la MUSt.
1) 1000 Maisons Universitaires de Santé
Le chiffre paraît énorme, et pourtant… Dans le cadre d’un appel d’offres national, le coût unitaire d’une MUSt ne dépassera pas le million d’euros (1000 m2. Coût 900 €/m2).
Le foncier sera fourni gratuitement par les communes ou les intercommunalités mises en compétition pour recevoir la MUSt. Il leur sera d’ailleurs demandé en sus de fournir des logements à prix très réduit pour les étudiants en stage dans la MUSt. Certains centres de santé municipaux déficitaires pourront être convertis en MUSt.
Au final, la construction de ces 1000 MUSt ne devrait pas coûter plus cher que la vaccination antigrippale de 2009 ou 5 ans de prescriptions de médicaments (inutiles) contre la maladie d’Alzheimer. C’est donc possible, pour ne pas dire facile.
Une MUSt est appelée à recevoir des médecins généralistes et des paramédicaux. La surface non utilisée par l’activité de soin universitaire peut être louée à d’autres professions de santé qui ne font pas partie administrativement de la MUSt (autres médecins spécialistes, dentiste, laboratoire d’analyse, cabinet de radiologie…).
Ces MUSt deviennent de véritables pôles de santé urbains et ruraux.
Le concept de MUSt fait déjà l’objet d’expérimentations, dans le 94 notamment, il n’a donc rien d’utopique.
2) L’université dans la ville
Le personnel médical qui fera fonctionner ces MUSt sera constitué en grande partie d’internes et de médecins en post-internat :
- Des internes en médecine générale pour deux de leurs semestres qu’ils passaient jusqu’ici à l’hôpital. Leur cursus comportera donc en tout 2 semestres en MUSt,
1 semestre chez le praticien et 3 semestres hospitaliers. Ils seront rémunérés par l’ARS, subrogée dans le paiement des honoraires facturés aux patients qui permettront de couvrir une partie de leur rémunération. Le coût global de ces internes pour les ARS sera donc très inférieur à leur coût hospitalier du fait des honoraires perçus.
- De chefs de clinique universitaire de médecine générale (CCUMG), postes à créer en nombre pour rattraper le retard pris sur les autres spécialités. Le plus simple est d’attribuer proportionnellement à la médecine générale autant de postes de CCU ou assimilés qu’aux autres spécialités (un poste pour deux internes), soit un minimum de 3000 postes (1500 postes renouvelés chaque année). La durée de ce clinicat est de deux ans, ce qui garantira la présence d’au moins deux CCUMG par MUSt. Comme les autres chefs de clinique, ces CCUMG sont rémunérés à la fois par l’éducation nationale (part enseignante) et par l’ARS, qui reçoit en retour les honoraires liés aux soins délivrés. Ils bénéficient des mêmes rémunérations moyennes, prérogatives et avantages que les CCU hospitaliers.
Il pourrait être souhaitable que leur revenu comprenne une base salariée majoritaire, mais aussi une part variable dépendant de l’activité (par exemple, 20 % du montant des actes pratiqués) comme cela se pratique dans de nombreux dispensaires avec un impact significatif sur la productivité des consultants.
- Des externes pour leur premier stage de DCEM3, tel que prévu par les textes et non appliqué faute de structure d’accueil. Leur modeste rémunération sera versée par l’ARS. Ils ne peuvent pas facturer d’actes, mais participent à l’activité et à la productivité des internes et des CCUMG.
- De médecins seniors au statut mixte : les MG libéro-universitaires. Ils ont le choix d’être rémunérés par l’ARS, subrogée dans la perception de leurs honoraires (avec une part variable liée à l’activité) ou de fonctionner comme des libéraux exclusifs pour leur activité de soin. Une deuxième rémunération universitaire s’ajoute à la précédente, liée à leur fonction d’encadrement et d’enseignement. Du fait de l’importance de la présence de ces CCUMG pour lutter contre les déserts médicaux, leur rémunération universitaire pourra être financée par des budgets extérieurs à l’éducation nationale ou par des compensations entre ministères.
Au-delà de la nouveauté que représentent les MUSt, il nous paraît nécessaire, sur le long terme, de repenser l’organisation du cursus des études médicales sur un plan géographique en favorisant au maximum la décentralisation hors CHU, aussi bien des stages que des enseignements.
En effet, comment ne pas comprendre qu’un jeune médecin qui a passé une dizaine d’années dans sa ville de faculté et y a construit une vie familiale et amicale ne souhaite pas bien souvent y rester ?
Une telle organisation existe déjà, par exemple, pour les écoles infirmières, garantissant une couverture assez harmonieuse de tout le territoire par cette profession, et les nouvelles technologies permettent d’ores et déjà, de manière simple et peu onéreuse, cette décentralisation pour tous les enseignements théoriques.
3) Incitation plutôt que coercition : des salaires aux enchères
Le choix de la MUSt pour le bref stage de ville obligatoire des DCEM3 se fait par ordre alphabétique avec tirage au sort du premier à choisir, c’est la seule affectation qui présente une composante coercitive.
Le choix de la MUSt pour les chefs de clinique et les internes se pratique sur le principe de l’enchère : au salaire de base égal au SMIC est ajouté une prime annuelle qui sert de régulateur de choix : la prime augmente à partir de zéro jusqu’à ce qu’un(e) candidat(e) se manifeste. Pour les MUSt « difficiles », la prime peut atteindre un montant important, car elle n’est pas limitée. Par rapport à la rémunération actuelle d’un CCU (45 000 €/an), nous faisons le pari que la rémunération globale moyenne n’excédera pas ce montant.
En cas de candidats multiples pour une prime à zéro (et donc une rémunération de base au SMIC pour les MUSt les plus attractives) un tirage au sort départage les candidats.
Ce système un peu complexe présente l’énorme avantage de ne créer aucune frustration puisque chacun choisit son poste en mettant en balance la pénibilité et la rémunération.
De plus, il permet d’avoir la garantie que tous les postes seront pourvus.
Ce n’est jamais que la reproduction du fonctionnement habituel du marché du travail : l’employeur augmente le salaire pour un poste donné jusqu’à trouver un candidat ayant le profil requis et acceptant la rémunération. La différence est qu’il s’agit là de fonctions temporaires (6 mois pour les internes, 2 ans pour les chefs de clinique) justifiant d’intégrer cette rémunération variable sous forme de prime.
Avec un tel dispositif, ce sont 6 000 médecins généralistes qui seront disponibles en permanence dans les zones sous-médicalisées : 3000 CCUMG et 3000 internes de médecine générale.
4) Un nouveau métier de la santé : AGI de MUSt
Les MUSt fonctionnent bien sûr avec une ou deux secrétaires médicales suivant leur effectif médical et paramédical.
Mais la nouveauté que nous proposons est la création d’un nouveau métier : Agent de Gestion et d’Interfaçage (AGI) de MUSt. Il s’agit d’un condensé des fonctions remplies à l’hôpital par les agents administratifs et les cadres de santé hospitaliers.
C’est une véritable fonction de cadre supérieur de santé qui comporte les missions suivantes au sein de la MUSt :
— Gestion administrative et technique (achats, coordination des dépenses…).
— Gestion des ressources humaines.
— Interfaçage avec les tutelles universitaires
— Interfaçage avec l’ARS, la mairie et le Conseil Régional
— Gestion des locaux loués à d’autres professionnels.
Si cette nouvelle fonction se développe initialement au sein des MUSt, il sera possible ensuite de la généraliser aux cabinets de groupes ou maisons de santé non universitaires, et de proposer des solutions mutualisées pour tous les médecins qui le souhaiteront.
Cette délégation de tâches administratives est en effet indispensable afin de permettre aux MG de se concentrer sur leurs tâches réellement médicales : là où un généraliste anglais embauche en moyenne 2,5 équivalents temps plein, le généraliste français en est à une ½ secrétaire ; et encore, ce gain qualitatif représente-t-il parfois un réel sacrifice financier.
Directement ou indirectement, il s’agit donc de nous donner les moyens de travailler correctement sans nous disperser dans des tâches administratives ou de secrétariat.
Une formule innovante : les « chèques-emploi médecin »
Une solution complémentaire à l’AGI pourrait résider dans la création de « chèques-emploi » financés à parts égales par les médecins volontaires et par les caisses. (1)
Il s’agit d’un moyen de paiement simplifié de prestataires de services (AGI, secrétaires, personnel d’entretien) employés par les cabinets de médecins libéraux, équivalent du chèque-emploi pour les familles.
Il libérerait des tâches administratives les médecins isolés qui y passent un temps considérable, sans les contraindre à se transformer en employeur, statut qui repousse beaucoup de jeunes médecins.
Cette solution stimulerait l’emploi dans les déserts médicaux et pourrait donc bénéficier de subventions spécifiques. Le chèque-emploi servirait ainsi directement à une amélioration qualitative des soins et à dégager du temps médical pour mieux servir la population.
Il est beaucoup question de « délégation de tâche » actuellement. Or ce ne sont pas les soins aux patients que les médecins souhaitent déléguer pour améliorer leur disponibilité : ce sont les contraintes administratives !
Former des agents administratifs est bien plus simple et rapide que de former des infirmières, professionnelles de santé qualifiées qui sont tout aussi nécessaires et débordées que les médecins dans les déserts médicaux.
Aspects financiers : un budget très raisonnable
Nous avons vu que la construction de 1000 MUSt coûtera moins cher que 5 ans de médicaments anti-Alzheimer ou qu’une vaccination antigrippale comme celle engagée contre la pandémie de 2009.
Les internes étaient rémunérés par l’hôpital, ils le seront par l’ARS. Les honoraires générés par leur activité de soin devraient compenser les frais que l’hôpital devra engager pour les remplacer par des FFI, permettant une opération neutre sur le plan financier, comme ce sera le cas pour les externes.
La rémunération des chefs de clinique constitue un coût supplémentaire, à la mesure de l’enjeu de cette réforme. Il s’agit d’un simple rattrapage du retard pris dans les nominations de CCUMG chez les MG par rapport aux autres spécialités. De plus, la production d’honoraires par les CCUMG compensera en partie leurs coûts salariaux. La dépense universitaire pour ces 3000 postes est de l’ordre de 100 millions d’euros par an, soit 0,06 % des dépenses de santé françaises. À titre de comparaison, le plan Alzheimer 2008-2012 a été doté d’un budget de 1,6 milliard d’euros. Il nous semble que le retour des médecins dans les campagnes est un objectif sanitaire, qui justifie lui aussi un « Plan » et non des mesures hâtives dépourvues de vision à long terme.
N’oublions pas non plus qu’une médecine de qualité dans un environnement universitaire est réputée moins coûteuse, notamment en prescriptions médicamenteuses. Or, un médecin « coûte » à l’assurance-maladie le double de ses honoraires en médicaments. Si ces CCUMG prescrivent ne serait-ce que 20 % moins que la moyenne des autres prescripteurs, c’est 40 % de leur salaire qui est économisé par l’assurance-maladie.
Les secrétaires médicales seront rémunérées en partie par la masse d’honoraires générée, y compris par les « libéro-universitaires », en partie par la commune ou l’intercommunalité candidate à l’implantation d’une MUSt.
Le reclassement des visiteurs médicaux
Le poste d’Agent de Gestion et d’Interfaçage (AGI) de MUSt constitue le seul budget significatif créé par cette réforme. Nous avons une proposition originale à ce sujet. Il existe actuellement en France plusieurs milliers de visiteurs médicaux assurant la promotion des médicaments auprès des prescripteurs. Nous savons que cette promotion est responsable de surcoûts importants pour l’assurance-maladie. Une solution originale consisterait à interdire cette activité promotionnelle et à utiliser ce vivier de ressources humaines libérées pour créer les AGI.
En effet, le devenir de ces personnels constitue l’un des freins majeurs opposés à la suppression de la visite médicale. Objection recevable ne serait-ce que sur le plan humain. Ces personnels sont déjà répartis sur le territoire, connaissent bien l’exercice médical et les médecins. Une formation supplémentaire de un an leur permettrait d’exercer cette nouvelle fonction plus prestigieuse que leur ancienne activité commerciale.
Dans la mesure où leurs salaires (industriels) étaient forcément inférieurs aux prescriptions induites par leurs passages répétés chez les médecins, il n’est pas absurde de penser que l’économie induite pour l’assurance-maladie et les mutuelles sera supérieure au coût global de ces nouveaux agents administratifs de ville.
Il s’agirait donc d’une solution réaliste, humainement responsable et économiquement neutre pour l’assurance maladie.
Globalement, cette réforme est donc peu coûteuse. Nous pensons qu’elle pourrait même générer une économie globale, tout en apportant plusieurs milliers de soignants immédiatement opérationnels là où le besoin en est le plus criant.
De toute façon, les autres mesures envisagées sont soit plus coûteuses (fonctionnarisation des médecins libéraux) soit irréalisables (implanter durablement des jeunes médecins là où il n’y a plus d’école, de poste, ni de commerces). Ce n’est certainement pas en maltraitant davantage une profession déjà extraordinairement fragilisée qu’il sera possible d’inverser les tendances actuelles.
Calendrier
La réforme doit être mise en place avec « agilité ». Le principe sera testé dans des MUSt expérimentales et modifié en fonction des difficultés rencontrées. L’objectif est une généralisation en 3 ans.
Ce délai permettra aux étudiants de savoir où ils s’engagent lors de leur choix de spécialité. Il permettra également de recruter et former les maîtres de stage libéro-universitaires ; il permettra enfin aux ex-visiteurs médicaux de se former à leurs nouvelles fonctions.
Et quoi d’autre ?
Dans ce document, déjà bien long, nous avons souhaité cibler des propositions simples et originales. Nous n’avons pas voulu l’alourdir en reprenant de nombreuses autres propositions déjà exprimées ailleurs ou qui nous paraissent dorénavant des évidences, par exemple :
- L’indépendance de notre formation initiale et continue vis-à-vis de l’industrie pharmaceutique ou de tout autre intérêt particulier.
- La nécessité d’assurer une protection sociale satisfaisante des médecins (maternité, accidents du travail…).
- La nécessaire diversification des modes de rémunération.
Si nous ne rejetons pas forcément le principe du paiement à l’acte – qui a ses propres avantages –, il ne nous semble plus pouvoir constituer le seul socle de notre rémunération. Il s’agit donc de :
— Augmenter la part de revenus forfaitaires, actuellement marginale.
— Ouvrir la possibilité de systèmes de rémunération mixtes associant capitation et paiement à l’acte ou salariat et paiement à l’acte.
— Surtout, inventer un cadre flexible, car nous pensons qu’il devrait être possible d’exercer la « médecine de famille » ambulatoire en choisissant son mode de rémunération.
- La fin de la logique mortifère de la rémunération à la performance fondée sur d’hypothétiques critères « objectifs », constat déjà fait par d’autres pays qui ont tenté ces expériences. En revanche, il est possible d’inventer une évaluation qualitative intelligente à condition de faire preuve de courage et d’imagination.
- La nécessité de viser globalement une revalorisation des revenus des généralistes français qui sont aujourd’hui au bas de l’échelle des revenus parmi les médecins français, mais aussi en comparaison des autres médecins généralistes européens.
D’autres pays l’ont compris : lorsque les généralistes sont mieux rémunérés et ont les moyens de travailler convenablement, les dépenses globales de santé baissent !
Riche de notre diversité d’âges, d’origines géographiques ou de mode d’exercice, et partageant pourtant la même vision des fondamentaux de notre métier, notre communauté informelle est prête à prendre part aux débats à venir.
Dotés de nos propres outils de communication (blogs, forums, listes de diffusion et d’échanges, réseaux sociaux), nous ambitionnons de contribuer à la fondation d’une médecine générale 2.0.
(1) À titre d’exemple, pour 100 patients enregistrés, la caisse abonderait l’équivalent de 2 ou 2,5 heures d’emploi hebdomadaires et le médecin aurait la possibilité de prendre ces « tickets » en payant une somme équivalente (pour arriver à un temps plein sur une patientèle type de 800 patients).
______________________________________________________________________________________
Voilà, c’est fini.
Comme vous voudrez à tout prix télécharger ce texte, et comme je suis vraiment une mère pour vous, vous pouvez le trouver là en pdf : Médecine générale 2_0
Si vous voulez le soutenir et ajouter votre signature à la nôtre, c’est chez Dominique Dupagne.
Et vous pouvez aussi le trouver chez les copains :
AliceRedSparrow – Borée – Bruit des sabots – Christian Lehmann – Doc Maman – Doc Souristine – Doc Bulle – Docteur Milie – Docteur V – Dominique Dupagne – Dr Couine – Dr Foulard – Dr Sachs Jr – Dr Stéphane – Dzb17 – Euphraise – Farfadoc – Fluorette – Gélule – Genou des Alpages – Granadille – Matthieu Calafiore – Yem
Comme à la télé.
24 juillet, 2011
La dernière fois que ma grand-mère a été hospitalisée, c’était dans le CHU de mon externat. Juste en face du service d’urgences.
Y en a beaucoup dans tout le CHU, des services d’urgences, mais là, je parle de mes urgences. Le service dont je dis toujours le nom dans ma tête avec des majuscules partout, mon service MadeleineDeProust à moi.
Le service où j’ai commencé et où j’ai fini mon externat.
On pouvait être en stage aux urgences et passer trois mois entiers là-bas, mais on pouvait aussi y être de garde quand on était en stage dans pas mal de services alentour, et moi j’avais fait les deux. Plusieurs fois, même.
C’est là que j’ai fait la première garde de ma vie, la nuit de mes vingt-deux ans.
Ouais, parce qu’à la répartition des gardes, Ginette avait pris la parole. Ginette, c’est l’espèce de fille bizarre au fond de moi qui avait un petit orgasme à dire « Non, le réveillon je peux pas, je suis de garde », qui rendait supportables les semaines à 115 heures (mon record) parce que même si on était épuisé, c’était quand même putain de classe. C’est la fille qui est contente quand Nicole demande un médecin dans le train, et que je me lève en faisant semblant de soupirer.
Donc personne ne voulait de cette garde, et moi c’était la nuit de mon anniversaire, et Ginette avait dit « Bon, bin j’la prends… » avec ce mélange de résignation et de jouissance. Ginette avait sans doute déjà en tête que dix ans plus tard, la phrase « La première garde de ma vie, c’était la nuit de mes vingt-deux ans » me ferait plaisir à dire. Ginette aime bien les symboles.
Bref, c’est là que j’ ai fait ma première garde. C’est là que j’ai eu mon tout premier patient à moi.
J’avais suivi quelques dossiers avec l’interne, et puis il avait dit « Bon, le prochain, tu le vois toute seule », et j’étais restée assise devant le bout de bureau où l’infirmière posait les dossiers des entrants, en flippant ma mère. Ginette serait contente de vous dire que le dossier est arrivé quelques minutes après minuit.
J’avais tout imaginé pour mon premier patient, j’avais fait défiler les possibilités dans ma tête en flippant pour chacune. Et si c’était un patient polypourri auquel je n’allais rien comprendre. Et si c’était un truc super grave que je n’allais pas voir. Et si c’était une connerie d’entorse qui allait bousiller mon symbole.
Le premier patient de ma vie, quelques minutes après les minuits de mes vingt-deux ans, c’était un type d’une vingtaine d’années, sympa et drôle, qui répondait facilement à toutes les questions, et qui avait mal en fosse iliaque droite, 38,5 de fièvre, vomi une fois, et une petite hyperleucocytose mais pas trop. Je crois que je lui ai fait super peur. Le type a pas compris pourquoi j’ai affiché sur mon visage l’envie de l’embrasser quand il a répondu « Oui » quand j’ai demandé si la douleur se réveillait quand je cognais sur son talon et si ça avait commencé d’abord plus haut vers l’estomac. Je lui ai expliqué en sautillant et en parlant trop vite et en faisant des blagues et en disant beaucoup trop de mots qu’il avait une appendicite comme dans les livres, et ce con a même pas eu l’air fier. Ginette ne s’en est pas offusquée, elle s’était déjà évanouie de bonheur.
C’est là que j’avais fait ma toute première suture sur un patient pas endormi-au-bloc.
C’était une fille brune, jeune, folle. Elle s’était tailladé tout l’avant-bras avec une lame de rasoir. Il y avait une vingtaine de plaies, les unes à côtés des autres, dont deux ou trois qui méritaient une suture. Autant vous dire que pour y coller un champ stérile prétroué, c’était pas gagné d’avance.
Elle n’avait pas ouvert la bouche une seule fois, elle était assise et elle fixait mes mains avec de très grands yeux sombres qui ne cillaient jamais. Moi je fixais mes mains aussi, parce qu’elles tremblaient comme deux petites parkinsonniennes avancées et que je n’arrivais pas à les maîtriser. C’était visible à l’œil nu et à trois bornes, qu’elles tremblaient, et ma patiente silencieuse qui ne voulait pas regarder ailleurs. « Uhuhuh, j’ai bu trop de café », j’avais fait.
J’avais réussi quand même de jolis points, du travail propre, et puis j’étais allée souffler deux minutes, en laissant ma patiente dans la salle de sutures. Celle avec l’armoire avec les scalpels et les fils et les aiguilles, ouais.
C’est pas moi qui y étais retournée quand il avait fallu la recoudre une seconde fois.
C’est là que j’ai annoncé ma première grossesse avec violons et cymbales et gnangnanteries.
C’est là que j’ai appris à me laver les mains à la Bétadine comme Benton et que tout le monde arrivait à faire de la jolie mousse jaune vaporeuse sauf moi, qui frottais pourtant mes mains quasi à sang et qui n’arrivais à en tirer que des espèces de dégoulis oranges qui coulaient (im)pitoyablement le long de mes avants-bras.
C’est là que j’ai raté mes premières réductions d’épaules.
C’est là qu’une fois, la chef de clinique avait dit « Bon, j’ai un boulot pas rigolo à te confier ». Je m’attendais à du vomi à aller nettoyer, ou douze ECG à faire dans un service quelconque, mais elle avait dit « Il faut aller recoudre une morte ».
Jeune femme VS camion, et le camion avait gagné, et il y avait des centaines de points à faire un peu partout. Je bénis encore l’infirmière qui était restée avec moi tout du long, et qui avait rendu ça un peu moins glauque.
C’est là que j’ai fait mes premiers plâtres, avec l’interne, « Je bande et tu mouilles » à chaque fois, mouahahah.
C’est là qu’on avait reçu ce patient âgé pour une douleur dans le ventre, sous les côtes, qui l’avait réveillé en pleine nuit, mais pour qui l’écho abdo ne trouvait rien d’anormal.
Je l’avais ré-interrogé, consciencieusement, comme toujours, et puis il avait dit je ne sais plus quelle phrase qui m’avait aiguillée. L’infirmière m’avait pourrie quand j’avais demandé des gaz du sang, parce qu’on était en chirurgie, qu’on ne faisait pas de gaz du sang ici, que le type avait une bonne sat’ et qu’elle voyait vraiment pas pourquoi on ferait des gaz du sang.
Elle m’avait pourrie, et la fin de l’histoire s’était passée dans le service d’à côté, pas en chirurgie, et dans une telle indifférence vis-à-vis de moi que j’ai vraiment cru jusqu’à aujourd’hui qu’on l’avait trouvée par hasard, que je m’étais plantée mais que par hasard il s’était trouvé que j’avais bon quand même. C’est en y repensant là maintenant que je réalise que si, c’est aussi dans ce service-là que j’ai diagnostiqué ma première (et ma seule, du reste) vraie embolie pulmonaire, et que j’ai probablement sauvé la vie de ce type.
C’est là que j’avais vu la fille qui bouffait des fourchettes et qui en était à sa 32ème opération, c’est là que j’avais eu mon premier corps étranger rectal. Un gamin de 16 ans, qui était arrivé aux urgences avec ses parents et sa brosse à dents coincée dans les fesses, qui m’avait dit en regardant le sol « Vous en voyez souvent des crétins comme moi ? ».
« Tous les jours », j’avais menti. J’imaginais ces longues, longues minutes de solitude entre le moment où il s’était dit « C’est coincé » et le moment où il s’était résigné à se dire « Faut que j’en parle aux parents ».
Le radiologue avait tiré plusieurs clichés, comme toujours, et j’avais même pas réclamé le mien, même si bien sûr j’avais fait mine de ricaner comme les autres.
C’est là qu’on regardait les radios en faisant la blague « Mmmm c’est cassé » .
C’est là que j’ai demandé à un patient énucléé s’il permettait que je jette un œil.
C’est là qu’il y avait la salle de repos avec les inscriptions sur les murs, les canapés défoncés et l’odeur de clope froide qui s’échappait jusque dans le couloir des patients.
C’est là qu’il n’y avait pas de chambre pour l’externe de garde, et où j’avais passé quelques bouts de nuits dans le box gynéco, sur le lit avec les étriers.
C’est là qu’on bossait en pyjama de bloc comme dans les séries télé, et qu’on se changeait dans les toilettes parce qu’on n’avait nulle part ailleurs où se changer.
C’était le paradis de Ginette.
C’est là que j’avais fait mon tout dernier stage d’externe.
En déménageant pour mon internat, je leur avais légué mon vieux canapé, défoncé aussi, mais un peu moins que les leurs. Ginette adorait l’idée que les futures promotions d’externes passent quelques nuits sur mon canapé.
Et me voilà donc sur le trottoir, l’hôpital avec ma grand-mère dedans dans le dos, la porte des urgences face à moi.
J’y vais, en me sermonnant d’avance.
Bien sûr, une première couche de pensées imagine que je vais passer une tête dans la salle de garde, que je vais entendre « Sapristi, c’est Jaddo ! », que je vais reconnaître des gens, que je vais retrouver mon vieux canapé dans la salle de repos.
Une deuxième couche se doute bien qu’un inconnu va me dire « Hep, où allez-vous ? » quand je vais prendre le couloir qui y mène.
Et puis j’y vais quand même, pour voir.
Ça a changé, mais pas tant que ça. Les choses sont grosso modo au même endroit, la pièce des docteurs, le petit couloir, les toilettes, la salle de repos.
Personne ne me remarque, personne ne me parle, je réussis à me faufiler jusqu’à la salle de repos sans être arrêtée, même si j’ai pas de blouse.
Ça a changé, mais pas tant que ça. Des vieux canapés défoncés, pas le mien, des inscriptions sur le mur, pas la mienne. Un grand black vautré devant la télé. Un chirurgien, à sa tenue.
Je jette un coup d’œil circulaire, je fais un vague signe de tête au grand black que j’espère genre « Mais non mais non, je ne suis pas une intruse, j’ai une raison légitime d’être là », et je fais demi-tour.
« Hey ! »
Oh mon dieu le grand black m’a appelée. Il parle sans sourire, d’un ton neutre, il pose ses phrases l’une après l’autre. Il affirme.
« Vous étiez externe ici. »
Oh mon dieu. Oui Monsieur.
« Je me souviens de vous. »
Oh mon dieu.
« Vous étiez une EXCELLENTE externe ».
Ginette cogne de tous ses poings dans ma poitrine. Six ans après, bordel. On est six ans après mon dernier passage ici.
« Vous aviez un seul défaut… »
Oh mon dieu.
« … vous fumiez. »
Point de croix.
30 avril, 2010
Table en verre Ikéa 1 – 0 Vous.
C’est malin, vous avez tout crabouillé le tapis bleu avec votre sang rouge.
Direction les urgences, où vous allez attendre un petit peu avant de rencontrer un type au sourire franc, qui ressemble au Dr Carter et qui va se bétadiner les mains pendant 4 vraies minutes de vaporeuse mousse jaune avant de vous emmener dans une pièce lumineuse carrelée de blanc et de vous poser 8 jolis points de suture, bien propres, bien alignés, derrière un champ bleu stérile, en vous faisant même pas mal ou si peu. Vous ressortirez avec un beau pansement, bien propre, bien blanc, bien sec.
Voilà pour la fiction.
La réalité, c’est Bagdad.
La réalité, c’est que dans le kit de suture de l’hôpital, vous avez un porte-aiguille une fois sur deux, et la mauvaise pince quatre fois sur cinq.
Vous avez un joli champ bleu stérile, pré-troué d’un trou qui fait toujours la même taille, avec du collant tout autour du trou et une bande à enlever pour faire coller le collant, comme sur les enveloppes. Vous avez en face de vous un patient qui a une plaie qui ne fait pas la taille du trou, située à un endroit où vous ne pouvez pas coller le collant.
De toute façon, le collant, une fois sur deux vous devez le découper pour agrandir la taille du trou, et vous vous retrouvez avec un champ collant qui ne colle plus.
L’autre fois sur deux, le trou est trop grand, et pour cibler la plaie, vous avez le choix entre laissez à jour l’oeil, les cheveux et / ou l’oreille du patient.
Et puis comme vous n’allez pas lui coller le bouzin au travers de l’oeil ou en plein dans les cheveux, vous ne le collez pas.
Ou bien il y a 4 ou 5 plaies les unes à côté des autres, et pour en isoler une, il faudrait coller le champ en plein sur les autres, donc vous ne collez pas non plus.
Exit la problématique du collant, donc.
Vous voilà donc avec un joli champ bleu stérile, pré-troué et non collant.
Comme le patient (idiot qu’il est) n’est ni parfaitement plat ni parfaitement horizontal ni parfaitement immobile, ça glisse. Vous lui posez vaguement le trou autour de la joue et il y a un jour d’un bon 3 centimètre entre la peau et le champ, là, près du nez.
Par ailleurs, depuis le temps que vous vous débattez avec le champ, le patient, les ciseaux et le brancard, le champ n’est plus stérile depuis bien longtemps.
Vous voilà donc avec un joli champ bleu.
Comme il est non stérile, et comme il n’isole absolument pas la plaie du reste du corps, on peut légitimement se demander à quoi il sert.
C’est très simple : il sert à cacher le patient en dessous. Ce qui présente un double avantage très net. Le premier, c’est que vous ne voyez plus le patient. C’est bien pratique quand on est en train de s’apprêter à enfoncer une aiguille dans quelqu’un. Le deuxième, surtout, c’est que le patient ne vous voit plus.
S’il devait vous voir encore, le problème sera vite réglé, puisque vous allez lui vider une demi bouteille de Bétadine rouge dans l’oeil.
Souvenez-vous : le champ vaguement posé sur la joue, avec un jour 3 cm. Toute la Bétadine que vous versez sur la plaie pour faire semblant de travailler dans des conditions d’asepsie rigoureuse, donc, coule gaiement le long de la joue pour finir dans le nez et dans les yeux.
« Fermez les yeux, monsieur ! » que vous dites…
Puis vient le temps de l’anesthésie. Vous avez une petite bouteille de Xylocaïne, une petite seringue, deux petites aiguilles. La seringue, vos mains gantées et les aiguilles sont stériles. La bouteille de Xylocaïne ne l’est pas. Dans les films, et au bloc opératoire, il y a une infirmière ou un gentil co-externe qui vous tend la bouteille, pour que vous puissiez y planter l’aiguille et aspirer le liquide en restant stérile. Dans la salle de suture, il y a vous, le patient, le champ bleu non collant non stérile et votre désespoir. S’en suivent 10 minutes de solitude extrême, pendant lesquelles vous essayez de résoudre le casse-tête.
Vous pouvez essayer de planter l’aiguille dans la bouteille posée sur la table, en visant bien droit et bien vertical pour que tout ne se casse pas la gueule. Vous aspirez environ 0,2 mL de xylo avant que l’aiguille ne soit trop courte pour atteindre le fond de la bouteille. Ingénieux que vous êtes, dans un mouvement rapide et habile, vous retournez la bouteille, qui reste plantée au dessus de votre aiguille, pour en aspirer un peu plus, c’est à dire jusqu’à ce que cette fois l’aiguille soit trop longue. Ensuite, vous voilà avec l’aiguille fichée dans la bouteille non stérile. Vous retirez la bouteille en vous servant de votre main gauche que vous dé-stérilisez au passage. Vous essayez d’en profiter pour réaspirer un petit peu, mais comme vous n’avez plus qu’une main pour le faire, c’est moyen facile. Au final, vous vous servez de votre main droite toujours stérile pour poser la seringue sur la table sur laquelle vous aviez déposé champ bleu stérile n°2, kit de suture et fils.
Vous changez de gants. Vous changez d’aiguille. Vous enfoncez l’aiguille n°2 dans la berge de la plaie, pour injecter le précieux produit anesthésique. Vous poussez. Ça ne vient pas. Vous poussez un peu plus fort. Résistance dans l’aiguille. Vous bougez un peu l’aiguille de place (« J’en ai pour une minute, monsieur, ensuite vous ne sentirez plus rien ») et vous repoussez. Ça ne vient toujours pas. Vous poussez plus fort. La seringue se désadapte de l’aiguille dans un geyser de Xylocaïne qui se répand dans la plaie, coule le long de la joue pour finir dans le nez et dans les yeux. (« Fermez les yeux, monsieur ! »). Vous auriez été bien avisée de suivre le même conseil, puisque l’explosion a atteint les vôtres.
Il faut changer l’aiguille. Vous allez en chercher une nouvelle dans le tiroir d’à côté et rechangez de gants.
L’interne passe sa tête par la porte : « Quoi ? Mais t’as pas encore fini ? Il te faut combien de temps pour faire 5 points de suture ? »
Vous n’osez pas lui dire que vous n’avez pas encore commencé.
Avec un peu de chance, il vous reste suffisamment de Xylo dans la seringue pour réitérer la manœuvre un centimètre plus loin. Sinon, vous êtes reparti pour l’étape précédente.
A la fin, vous avez injecté à peu près un petit cinquième de ce qui était prévu dans la peau du patient. Le reste s’est réparti un peu partout ailleurs. De toute façon, là où vous avez réussi à injecter, le patient aura mal tout pareil qu’ailleurs. Tout ce que vous avez réussi à faire, c’est de déformer les berges pour rater votre point parce que les berges sont pas déformées pareil d’un côté et l’autre et que vous n’allez plus savoir où piquer pour faire symétrique.
Vous commencez enfin la suture. Le fil fait environ 3 mètres de long, soit 2 de plus que la plus grande longueur du champ. Pendant que vous en enfilez une extrémité dans le monsieur, l’autre extrémité vit sa vie et folâtre. Sur le champ, sur le brancard, dans les cheveux du patient. Autant pour le fil stérile.
Vous faites un point. Avec votre pince qui ne pince pas et votre porte-aiguille qui n’accroche pas, ce n’est pas terriblement évident, mais vous vous en sortez honorablement.
Vous avez serré ni trop, ni trop peu, en bonne Boucle D’Or que vous êtes.
Vous répétez l’opération encore 7 fois. Vous changez de gants une fois ou deux, rapport aux gants de l’hôpital qui sont fournis avec leur propre système de transpiration autonome intégré.
Fini ! C’est fini. Avec un soupir contenu de soulagement, vous allez chercher un pansement.
Pour vous retrouver devant l’exacte même problématique de taille et de collant-qu’on-ne-peut-pas-coller que tout à l’heure. Il vous faut 20 minute de bricolage approximatif pour avoir un truc qui ne recouvre pas l’œil et qui colle à peu près. Pas partout, parce que le bord du haut, on peut quand même pas décemment le coller sur les cheveux, mais du moins suffisamment pour que le pansement tienne et cache la plaie. C’est tout ce que vous demandez pour laisser le patient s’exposer à la vue de sa famille et de l’interne.
Et puis à mesure des gardes aux urgences, vous découvrez toute la panoplie des combinaisons rigolotes.
La réalité, c’est les plaies en double M inversés avec des bouts de peau arrachés et déjà à moitié morts que vous savez plus comment relier ensemble.
La réalité, c’est la plaie au milieu des cheveux que vous êtes censés raser avant de suturer. (Faites l’effort d’imagination requis, s’il vous plaît, pour vous visualiser en train de passer un rasoir Bic sur une plaie. Et pour imaginer l’état de la plaie après, avec tous ses petits bouts de cheveux qui trainent dedans)
La réalité, c’est le patient bourré qui fait des bonds à intervalles réguliers en jurant.
La réalité, c’est mon collègue à qui on avait demandé quand il était externe de faire les premiers points de sa vie sur la joue d’un enfant de 5 ans.
La réalité, c’est pas les pieds de porc.
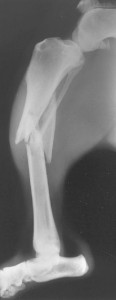
Fracture spiroïde comminutive diaphysaire du tiers distal
24 janvier, 2010
J’ai quelques bons souvenirs de mes stages de Traumato.
C’est pourtant un condensé incroyable de tout ce que je hais dans la médecine.
C’est pourtant ce qui m’a appris ce que je ne voulais pas faire dans la vie.
C’est pourtant là qu’on trouve les plus merveilleux chiiii-ruuuuuur-gieeeeeeens.
Tout y est. Vraiment. Les poils apparents sous le V du pyjama de bloc, la chaîne en or, les blagues machos pas drôles et les rires gras, la négligence totale de la drôle de boule accrochée au torse qui émet des sons là-haut, loin loin au dessus de la jambe.
Du chiiii-ruuuuur-gieeeeen dans toute sa splendeur.
Moi je dis, quand la réalité colle à ce point au stéréotype, ce n’est plus un stéréotype.
Et pourtant, j’ai fait 3 stages de traumato, dont deux semi-volontairement, ce qui revient à peu près au même qu’un tout entier de mon plein gré, et j’en ai de bons souvenirs.
Bon souvenir d’avoir appris à faire mes premiers noeuds de chirurgien autour du goulot d’une bouteille de vodka, avec tous les fils qu’on avait pu récupérer au bloc, un soir où j’avais eu l’honneur extrême d’être invité par mon externe à une soirée chez lui avec rien que des externes sauf moi, petite inter-P1-P2. Et mine de rien aujourd’hui, pour attacher le lien des sacs poubelle d’une seule main, alors que de l’autre on est toute occupée à empêcher le sac de se casser la gueule et le tournicoti du haut de se dérouler, ça reste vachement utile.
Bon souvenir de ma découverte à la fois déçue et émerveillée, que la traumato, ça a l’air prodigieux comme ça à première vue, mais c’est rien que des choses qu’on PEUT comprendre, nous, humains. C’est jamais rien que de la mécanique. C’est cassé ? Bin on colle, on soude, on y met une vis. On donne des coups de marteaux avec un marteau, on perce avec une perceuse, on colle avec de la colle.
Une fois, on s’est occupé du coude d’un monsieur qui s’était vautré en scooter. La phrase est à prendre dans son sens le plus pur, on s’est occupé de son coude. A savoir que le coude avait explosé en plein de morceaux, et que c’était un foutoir pas possible. On n’y comprenait rien, y en avait dans tous les sens.
Alors on a sorti le coude, morceau après morceau, et on a posé les morceaux sur la table d’à côté. On était trois assis autour de la table, à deux bons mètres du champ opératoire et du propriétaire du coude. On se serait tenu le menton entre les mains si on avait été dans un épisode d’Urgences, quand les gars feuillettent le dossier du malade avec leurs gants stériles. Ils ont pas encore intégré l’ibode obèse qui vous crie dessus que tu t’es salie et que maintenant tu sors ! , dans Urgences.
– Tourne le, ce bout-là, pour voir ? Regarde, c’est pas un bout de trochlée ?
– Mmmm, attends, et si je tourne celui là, et que je le mets là, à la place de l’autre ?
De temps en temps, un autre chir passait du bloc d’à côté, et il y allait de sa petite suggestion, penché au dessus de nos épaules : « Essaie voir en mettant ce bout là au milieu ? »
A la fin, on a fini le puzzle, on a tout vissé sur la table pour refaire un semblant de coude, on a réveillé l’anesthésiste et on a remis le coude à sa place de coude. On a vissé aux os qui restaient encore à l’intérieur du monsieur, et on a refermé.
Mais mon meilleur souvenir de traumato, c’est sans doute parce que j’ai une sensibilité exacerbée à l’humour absurde et au comique de répétition.
La même scène, à chaque fois, et chaque fois ça me faisait marrer. De préférence quand il y avait un public attentif suspendu à nos lèvres.
Un gars s’était vautré en scooter (on voit préférentiellement des gars qui se sont vautrés en scooter, en traumato), on était un belle rangée de blouses blanches avec nos 10 ans d’études et nos 150 de QI à examiner la radio avec attention, et avec cette fois vraiment le menton entre les doigts, pendant 5 bonnes minutes de silence, dans un moment de réflexion totale.
On regardait ça, en faisant « Mmmmmmm…… »
Et puis quand le suspens était à son comble, quand tout le monde attendait le verdict du chirurgien, il hochait la tête, et il faisait :
« Mmm…. C’est cassé. »
Bin ça me fait encore marrer.
Histoire pour grandes personnes.
18 février, 2009
Avec plein de chiffres dedans.
Préambule.
Un de mes collègues externes, une fois, au tout début d’un stage de gynéco, perplexe devant un dossier, avait demandé à voix haute et devant témoins, le malheureux : « C’est quoi un gopo ? »
Ouille.
Un gopo, mon ami, c’est un truc qui fait, si j’en crois les sourires gourmands de l’assistance, que tu vas finir sous peu immortalisé sur les murs de l’internat, parmi d’autres grands crus des années précédentes.
C’est pas gopo, triple buse, c’est G0 P0. Gzéro Pzéro.
Pour les murs de l’internat, ça n’avait pas loupé. Au marqueur vert, juste à côté de :
« L’EXTERNE, A UN PATIENT ADMIS POUR ENUCLEATION : « MONSIEUR, VOUS PERMETTEZ QUE JE JETTE UN OEIL ? » » (oui, la mienne, moi aussi j’ai eu droit au mur de la gloire…).
Bref, G0P0, ça veut dire d’une femme qu’elle a eu zéro grossesses et zéro enfants.
Exerçons nous ensemble :
– Une femme qui a fait une fausse couche avant son premier enfant, elle est G2P1. Dans le dossier médical, on écrit : « Mme Norbert, G2P1 ».
– Une femme qui a eu deux grossesses, une fille d’abord et des jumeaux ensuite, elle est G2P3.
– Une femme G0P1, elle a un médecin nul en maths. (Ou alors elle s’appelle Marie, et elle a vécu il y a trop longtemps pour qu’on la traite de G0P1. )
Maintenant que vous maîtrisez les bases, je peux lancer mon histoire pour grandes personnes avec plein de chiffres dedans, avec la phrase tonitruante que j’aurais volontiers mise en tout début de post pour aguicher le lecteur, s’il ne m’avait fallu planter (longuement, certes) le décor avant.
Tenez vous bien, l’histoire commence comme ça :
Histoire.
Quand j’étais externe en gynéco, dans la banlieue merdique d’une région déjà raisonnablement défavorisée, j’ai suivi une patiente G25P17.
Rien que ça.
Si vous êtes du genre difficilement impressionnable, je vous la refais en plus corsée.
Quand j’étais externe en gynéco, dans la banlieue merdique d’une région déjà raisonnablement défavorisée, j’ai suivi une patiente de 38 ans G25P17.
( « Les histoires d’une jeune généraliste, brutes et non romancées » , hein, je rappelle…)
Amusons nous avec un peu d’arithmétique.
Au premier coup d’œil, à la louche, on se dit qu’elle a commencé à 38-25= 13 ans, pour ne plus jamais devoir s’arrêter.
Médisants que vous êtes.
D’abord, je vous signale qu’une grossesse, c’est pas 12 mais 9 mois. Ce qui nous ramène, si on fait un peu d’efforts pour enchaîner correctement, à 18,75 années de grossesse, soit un début à 19,25 ans.
Sans compter que 25-17=8, soit 8 grossesses interrompues avant terme, qui s’échelonnaient chez elle entre 4 et 7 mois. En arrondissant à 6, pour faire simple, on arrive à 16,75 années de grossesse.
Ce qui ne fait jamais que 44% de sa vie enceinte.
Parmi les 17 enfants :
– 6 étaient placés en famille d’accueil
– 2 étaient morts à la naissance
– 5 étaient morts dans la petite enfance, de, si l’on en croyait son dossier, « Mort subite du nourrisson », dont deux au-delà de 3 ans. C’est déjà du bon gros nourrisson, à 3 ans, hein.
– ce qui nous en fait 4 à la maison, ce qui reste somme toute raisonnable pour les allocs.
Parce que vous pourriez me soupçonner d’enjoliver, je rajouterai qu’on avait perdu le compte des pères à partir de 9, et la fratrie comportait 3 Dylan, 2 Ryan et 2 Mohammed.
Parce que quand un enfant mourait, on appelait le suivant pareil, c’était plus pratique.
Ryan 1, Ryan 2, Ryan 3.
Et puis des beaux prénoms comme Ryan, les laisser perdre, ce serait gâché.
Elle m’avait raconté, une fois, que c’était sa réputation de fertilité débordante (j’avoue…) qui lui valait ses multiples conquêtes.
Ca et sa réputation de « faiseuse de mecs ».
« Moi jleur dis, aux hommes, jleur dis viens, je fais des mecs, moi, tu vas voir, jte ferai un mec »
Effectivement, on ne peut pas lui enlever ça, elle savait faire des mecs.
Parce que sinon ce serait pas suffisamment rigolo, elle était de rhésus négatif, elle fumait ses 2 paquets de sans filtres par jour, elle était hypertendue.
Et évidemment, ses grossesses n’étaient pas suivies.
On la voyait une première fois vers 6 mois, quand elle saignait, et puis une fois vers 8 mois, quand elle saignait la rage ou que le bébé était mort.
C’était la femme la plus allo-immunisée du monde. Les complications s’enchaînaient et s’entraînaient les unes les autres. On ne savait plus qui de la poule ou de l’œuf, c’était le plus beau cercle vicieux de complications que j’aie jamais vu.
Là, elle venait parce qu’elle saignait.
Genre la rage.
Genre le bébé allait mourir, mais ça on le savait déjà, mais ce coup-ci elle probablement aussi.
Avant de sortir contre avis médical, elle a essayé de faire croire qu’elle ne saignait plus en planquant les caillots de sang qu’elle perdait dans un sac poubelle dans l’armoire de sa chambre.
Non non, j’ai pas saigné, elle disait.
C’est la femme de ménage qui était venue nous trouver un matin, blême.
Elle est revenue 2 mois après, avec son bébé mort dans le ventre.
« Je crois qu’il est mort, elle a dit, je le sens plus depuis 5 bonnes semaines ».
Il a fallu extraire le bébé par césarienne, je ne sais plus pourquoi au juste. Ballet de complications, tout ça.
Et on s’est retrouvés, avec nos masques et nos scalpels, devant son utérus, son enfant mort, et, bien roses et joufflues, de chaque côté, ses deux jolies trompes.
Ça nous a traversé la tête, à tous.
Oups, j’ai trébuché, c’est bête, hein. Oui, deux fois, oui, j’ai trébuché deux fois, ça arrive, le sol était glissant.
Ca nous a traversé la tête, à tous, on s’est regardés, on a haussé les épaules et on a refermé.
A la prochaine.
E(x)ternellement, votre très humble et très dévoué serviteur
16 février, 2009
Au tout début de l’externat, en troisième année, je crois, on ne choisit pas ses lieux de stages.
Plus tard, si, on les choisit. Plus ou moins. J’y reviendrai.
Mais en troisième année, on nous les impose. Ils font un semblant de tirage au sort, j’imagine, et ils nous envoient une petite feuille avec un tableau à quatre lignes, avec les quatre services où on sera à mi-temps pendant deux mois.
Moi, sur la troisième ligne du tableau, j’avais un stage de radiologie.
Dont je me souviens confusément, un peu comme d’un rêve.
Le service de radio était au sous-sol de l’hôpital. Il venait d’être rénové, et c’était une enfilade de larges couloirs blancs, éclairés au néon, avec de lourdes portes blanches toutes pareilles qui se devinaient, blanc sur blanc, de chaque côté, et, de temps à autres, de grandes portes battantes bleues, qui permettaient de passer dans un autre couloir, identique au précédent.
Moi et mon sens de l’orientation légendaire, d’emblée, nous avons eu l’impression d’être les deux souris d’une espèce de jeu vidéo sadique.
Toutes les portes étaient semblables, toutes les portes étaient fermées, et surtout, tous les couloirs étaient déserts. Tout le temps.
De temps en temps, on avait quand même une indication sur une porte. « Scanner », par exemple. Restait à savoir si c’était la salle où rentraient les patients, la salle où rentraient les médecins, ou la salle où on regardait les clichés.
De temps en temps, il y avait un néon rouge qui s’allumait au dessus de certaines portes. Je n’ai jamais bien su pourquoi. Je m’imaginais vaguement que ça se bombardait de rayons dangereux à l’intérieur et qu’il ne fallait pas rentrer, sous peine d’explosion de la salle ou de contamination du personnel.
On m’a mollement accueillie le premier matin. On m’a montré le bureau des externes et des internes, on m’a dit qu’il fallait être là à 9h le matin, on m’a dit que pour aujourd’hui, je pouvais rentrer chez moi et que le stage commencerait demain.
« On », je crois que c’était une secrétaire. Ou une femme de ménage. Peut-être autre chose.
Je crois avoir plus ou moins demandé comment s’organisaient les choses, ce que je devais faire et qui je devais aller voir. On m’a plus ou moins répondu que les choses ne s’organisaient pas, que je pouvais aller où je voulais et demander aux gens de me montrer ce qu’ils voulaient. On ne m’a présenté personne, et on ne m’a présentée à personne.
Le lendemain matin, je suis arrivée à 9h, je suis allée dans le bureau des externes, et puis j’ai attendu un peu, et puis personne n’est venu.
Au bout d’une demi-heure, je suis sortie.
Portes blanches, portes blanches, portes blanches, néon rouge, portes blanches, porte bleue.
J’ai inspiré un grand coup, j’ai cogné à une porte au hasard, celle où c’était marqué « Scanner ». Je suis entrée dans une pièce et quatre ou cinq personnes derrière une console se sont retournées pour me fixer d’un oeil rond.
J’ai bredouillé que j’étais l’externe, et que, heu, bon, est ce que par hasard je pouvais ou me rendre utile ou rester là pour voir ce qui se passait.
Un des types s’est dévoué, au soulagement visible des quatre autres, pour m’expliquer qu’il n’y voyait pas personnellement d’inconvénient, mais qu’il n’y avait pas de médecin pour le moment, et qu’il n’y avait rien à me montrer ici.
J’ai dit merci, pardon, je suis ressortie.
Couloir.
Il m’a fallu pas mal de courage et cinq bonnes minutes pour cogner à une autre porte, qui est restée close.
Puis dix bonnes minutes pour la suivante. On m’a demandé qui j’étais, j’ai ré-expliqué que j’étais l’externe. On m’a demandé qui devait s’occuper de moi, j’ai dit que j’en avais pas la moindre idée. On m’a dit qu’on ne savait pas non plus, mais que là, on ne pouvait pas.
Ca a été la dernière porte de cette matinée là.
En troisième année, il était monnaie courante pour les externes de sécher les stages. Soit un jour sur deux, soit deux sur trois, parfois tout le temps. Ca arrivait souvent.
Moi, je n’ai jamais été très forte pour ça, et je n’ai pas su m’y résoudre.
Tous les matins, je suis arrivée à 09h.
Au début, j’ai continué à essayer de me faire voir, de trouver quelqu’un, de parler à des gens. Ca n’a jamais fonctionné, et je m’en sentais coupable. J’avais l’impression de ne pas faire beaucoup d’efforts, et de mériter mon sort.
Au bout d’un moment, j’arrivais à 09h, et je n’essayais plus de frapper aux portes. J’errais dans les couloirs, je marchais au hasard, noyée dans ma blouse mal taillée et l’air sans doute complètement hagard, au cas où je finirais par croiser quelqu’un qui aurait eu une idée de ma fonction et de mon existence.
Au bout d’un moment, j’arrivais à 09h, et je n’essayais plus du tout. J’allais dans la salle de détente (vide, aussi), je bouquinais les Voici qui traînaient, et je repartais à 11h30.
Trois fois, sur le stage, on s’est occupé de moi.
La première fois, je ne sais plus très bien comment, j’ai réussi à rentrer en contact avec un interne, qui a accepté de me traîner. J’ai passé la matinée à regarder sa nuque qui regardait des radios.
La deuxième fois, une femme m’a proposé de l’accompagner pour la matinée d’échographie (qui était-elle ??), mais pour finir, ça commençait par une PBH (une biopsie du foie, un truc un peu compliqué…) et ça ne s’arrangeait pas bien, alors on a reporté à une prochaine fois.
La troisième fois, j’ai croisé un médecin, un vrai, avec une blouse et tout, qui s’est vraiment occupé de moi. C’était un vacataire, qui venait une fois par semaine. Il interprétait les scanners du jour, et il m’a montré des choses, avec son doigt, en me disant ce que c’était, avec sa bouche. J’ai appris à reconnaître les surrénales et le pancréas sur un scanner abdo, j’ai appris à localiser l’aorte et à la différencier des autres vaisseaux du coin.
A un moment, il s’est penché sur le scann abdo d’une pancréatite.
Il m’a parlé des signes cliniques de pancréatite, il m’a appris que le dosage de l’amylase ne sert à rien.
Le scanner n’était pas brillant, il y avait des coulées de nécrose partout, et, en matière de pancréatite, c’était à peu près ce qu’on pouvait faire de pire.
Il m’a tout montré, du bout de son stylo. Il a parlé dans son magnétophone de poche de stade E, de coulées, d’hyper et d’hypodensités. Puis, il a éteint son magnétophone, il s’est tourné vers moi, il a dit « Ce type sera sans doute mort d’ici quatre ou cinq jours », et il a installé les clichés du patient suivant sur le négato.
Ca m’a abasourdie.
Ce type venait de prévoir la mort d’un autre type, comme ça, en regardant des images noires et blanches de l’intérieur de son bide, et sans savoir rien de lui.
Il y avait un homme, quelque part au dessus de ma tête, dans les étages de l’hôpital, qui allait bientôt mourir, et un médecin venait de le dire à une fille à couettes qui passait par là, sous prétexte de sa blouse presque blanche.
Il ne savait pas son nom, pas son âge, pas sa vie. Il ne savait pas depuis combien de temps il avait mal, s’il buvait beaucoup, si c’était un bon gars ou pas, s’il avait une femme ou des enfants, s’ils savaient. Et dans cinq jours, il n’allait pas savoir si le type était effectivement mort ou pas.
Ca m’a paru énorme, fou, impudique et honteux, de savoir d’un homme qu’il allait mourir sans connaître la couleur de ses cheveux.
Je crois que j’ai séché un jour ou deux, quand même, sur la toute fin.
Parce que ça devenait vraiment trop absurde de me pointer à 09h tapante pour lire Voici.
A la fin du stage, il a fallu aller « me faire valider » : le chef de service doit noter l’étudiant, mettre des petites croix dans les colonnes A (très bien) à E (insuffisant), valider ou non le stage (la non-validation était exceptionnelle. Pour ne pas être validé, il fallait vraiment avoir hurlé « Effroyable connard ! » à son chef de service, et avoir couché avec sa femme dans la foulée), signer et tamponner.
J’ai donc rencontré mon chef de service, le dernier jour de mon stage.
J’ai demandé à le voir, j’ai insisté, j’ai brandi mon papier avec imploration, et, comme c’était marqué : « signature du chef de service » en bas à gauche, on m’a menée à lui.
Je lui ai dit bonjour, pardon, je viens pour ma validation de stage s’il vous plaît.
« Mais qui êtes-vous ? », il m’a dit.
« Je suis votre externe, monsieur », j’ai répondu.
Il a eu l’air un peu surpris.
« Mais, depuis combien de temps ? »
« Depuis deux mois, monsieur ».
Il a froncé les sourcils.
« Je ne vous ai pas vue beaucoup ! »
J’ai dit : « Je ne vous ai pas vu beaucoup non plus, monsieur ».
Un médecin assis plus loin dans la pièce a pouffé, le visage de mon chef de service a viré furibond.
Je n’avais même pas tellement l’impression d’avoir dit une insolence. J’avais énoncé un fait. D’ailleurs, je ne l’avais pas dit sur le ton de la bravade. Pas du tout.
J’avais continué sur mon petit ton de souris. Presque, je lui collais une révérence à la fin de ma phrase.
Il a begayé quelques mots, à moitié étouffé de fureur et de stupéfaction, il a coché des « C » partout, et il a signé mon bout de papier.
J’ai ré-entendu parler de ça dans les semaines qui ont suivi.
Ca avait circulé. Beaucoup.
Sans même que je m’en rende vraiment compte, ça a été le coup d’éclat de mon externat.
Pour un compte-rendu d'hospitalisation, tapez 1
13 février, 2009
Quand j’étais externe en gynéco, avec mes copains externes, forcément, on se cognait les comptes-rendus d’hospitalisation des suites de couches.
Les « suites de couches », c’est seulement le nom barbare de la face connue de la maternité : c’est le service où on passe quelques jours après la naissance, en attendant de rentrer à la maison.
Nous, on y passait quelques semaines sur les trois mois de stage, et ce n’était globalement pas les semaines préférées des étudiants.
J’ai toujours beaucoup aimé l’obstétrique, mais bon, les suites de couches, pour un externe, c’était pas le service le plus passionnant.
On voyait les mamans deux minutes le temps de palpouiller les mollets pour voir si y avait pas de phlébite et de palpouiller l’utérus pour voir si il reprenait bien sa place.
On tamponnait des ordonnances pour la pilule et pour la kiné périnéale.
Les trucs qui auraient pu être un peu intéressants, qui auraient pu un peu servir, genre « Comment ça se passe un allaitement ? », on laissait ça aux sages-femmes.
Nous, on s’intéressait aux seins quand il y avait un problème.
Comme ça, plus tard, on pourrait dire à nos patientes : « Bon, j’ai aucun conseil à vous donner pour l’allaitement, alors vous allez vous démerder, mais si un jour y a du pus vous pouvez m’appeler ».
Une fois, et je vous jure que c’est vrai, je m’étais fait vertement engueuler par l’interne parce que, en rentrant dans la chambre d’une maman, je m’étais penchée sur le berceau du bébé, j’avais dit un truc hautement intrusif et hautement orginal du genre « Oh qu’il est mignon » et j’avais demandé son nom.
Ca m’avait valu l’engueulade du siècle. « On ne regarde pas les bébés !!!! »
Ah, pardon.
Heu, pourquoi ?
« Parce qu’on n’est pas là pour ça, les mères ne le supportent pas !!! »
Ah, pardon.
La consigne était donc, officielle et nette : ignorer les bébés.
Fallait poser les questions de la liste : « Fièvre ? Pipi ? Caca ? Cicatrice ? Saignements ? » et sortir de la chambre.
C’était propre.
Mais je m’égare.
J’avais prévu de raconter les comptes-rendus d’hospitalisation, c’est sorti tout seul.
Donc, on se cognait les comptes-rendus d’hospitalisation.
Mais pour nous aider, on avait un super logiciel de saisie, avec des petites cases, des trucs à cocher ou à décocher, et des chiffres à saisir.
Huit clics, une dizaine de numéros, impression.
C’était magique, et en quelques minutes à peine on obtenait :
Madame Micheline Bouchez, deuxième geste primipare, toxo + rubéole + groupe A+
A accouché le 18/03/2002 au terme de 38,5 semaines d’aménorrhée.
Accouchement spontané par voie basse sous péridurale, avec épisiotomie.
L’accouchement a permis la naissance d’un enfant de sexe masculin, Théo.
Poids 3,250 kilo Taille 52 cm
Apgar 10/10
Les suites de couches ont été favorables et ont consisté en : soins locaux de la cicatrice, allaitement maternel.
Madame Bouchez est sortie le 23/03/2002 avec comme traitement : Cerazette Kiné abdominale Kiné périnéale.
Magique.
Sauf pour Madame Pauline Serment et toutes les autres, qui recevaient chez elles, dans une jolie enveloppe de l’hôpital :
Madame Pauline Serment, primigeste primipare, toxo – rubéole + groupe B+
A accouché le 07/04/2002 au terme de 37 semaines d’aménorrhée.
Accouchement déclenché, par voie basse, avec déchirure.
L’accouchement a permis la naissance d’un enfant de sexe féminin, Léa.
Poids 2,850 kilo Taille 50 cm
Apgar 0/0
Les suites de couches ont été défavorables et ont consisté en : décès de l’enfant, soins locaux de la cicatrice, allaitement artificiel.
Madame Serment est sortie le 12/04/2002 avec comme traitement : Cerazette Kiné abdominale Kiné périnéale.
J’avais dû faire un compte-rendu comme ça.
J’avais demandé comment on insérait du texte libre, comment on pouvait modifier, comment on pouvait fucking virer le « Allaitement artificiel » qui venait se foutre là de façon automatique.
On pouvait pas.
J’avais pris un papier et un crayon.
Et je m’étais fait engueuler parce que c’était une perte de temps.
Bilinguisme
25 juillet, 2008
Donc, quand on fait interrogatoire, il a ce que les gens disent, et il y a ce qu’on peut décemment écrire dans un dossier médical.
Entre les deux, il a le médecin et son stylo bic.
Et parfois, l’exercice de style est délicat.
Surtout quand on est externe, à l’hôpital, et que le dossier médical sera relu par d’autres.
– « J’ai eu l’appendicite » –> on écrit appendicectomie
– « J’ai eu les végétations » –> on écrit adénoïdectomie
Quand on a un tout petit peu de bouteille :
– « J’ai eu la totale » –> on écrit hystérectomie
Quand on a pas mal de bouteille :
– « Il a eu les herbes » –> on écrit adénoïdectomie
(oui, c’était ça le « mot de patient » que vous voyez parfois en haut à droite. Je suis surprise d’ailleurs que personne n’ait demandé le pot aux roses pour celui-là, moi je ne l’avais pas trouvé)
Quelle que soit sa bouteille :
– « On m’a pris un bout de péroné pour le mettre dans ma machoire » –> On fixe son calepin 15 bonnes secondes en silence, on prend sa plus belle plume, on l’essuie soigneusement au bord de l’encrier, on tire la langue et on écrit « On lui a pris un bout de péroné pour le mettre dans sa machoire« .
Sur un autre thème, un autre exercice délicat. Plus le texte est officiel, plus l’exercice est périlleux.
Moi je m’enlisais dans les formulations métaphorico-politico-correctes du genre « L’interrogatoire est difficile, un peu fluctuant et probablement peu fiable. Il n’est pas certain que les capacités cognitives du patient lui permettent d’appréhender les questions parfaitement. »
J’ai connu un médecin qui s’emmerdait moins que moi, et qui écrivait en tête du dossier « BABF ».
Comme « Bête à bouffer du foin ».
Comme c’était le dossier qui allait passer de mains en mains, et être lu par tous les professionnels du service, de la secrétaire aux 35 infirmières, c’était quand même un peu limite.
Remarquez, les jours de fatigue, quand je n’en pouvais plus de jouer la traductrice patiento-médicale, je me suis moi-même autorisé des « Motifs de consultation : MTP ».
Comme « Mal tout partout ».